Η ευθανασία της Νοέλια Καστίγιο άνοιξε ξανά τη συζήτηση για το κατά πόσο μπορεί ένας άνθρωπος να ορίζει τη ζωή του και να αποφασίσει να την τερματίσει, εφόσον οι συνθήκες δεν του επιτρέπουν να ζει αξιοπρεπώς, αυτόνομα και χωρίς σωματικό και ψυχικό μαρτύριο.
Η συζήτηση έχει ανοίξει κατά καιρούς και στην Ελλάδα, η οποία βάσει Συντάγματος απαγορεύει ρητά την ευθανασία (ενεργητική ή υποβοηθούμενη αυτοκτονία), ακόμη και με συναίνεση του ασθενούς.
Τι ορίζει ο Νόμος
Το ποινικό μας Δίκαιο τυποποιεί την ευθανασία ως ειδική περίπτωση ανθρωποκτονίας (άρθρο 300 ΠΚ) και προβλέπει ποινή φυλάκισης όταν ο δράστης σκοτώνει κατόπιν «σπουδαίας και επίμονης απαίτησης» ασθενή με ανίατη ασθένεια.
Αντίθετα, η παθητική ευθανασία (διακοπή υποστήριξης ή θεραπείας) δεν είναι τιμωρητέα, εφόσον ο ασθενής τη ζητήσει ή, αν δεν μπορεί να εκφράσει τη βούλησή του, όταν η συνέχιση της ζωής του είναι απλώς «βιολογικό γεγονός» χωρίς ελπίδα ανάρρωσης.
Συγκεκριμένα, ο νόμος αναγνωρίζει το δικαίωμα του ασθενούς να αρνηθεί ή διακόψει οποιαδήποτε αγωγή η παράλειψη θεραπείας θεωρείται αδιάφορη ποινικά (αφού ο θάνατος επέρχεται φυσιολογικά).
Εν ολίγοις, το Δίκαιο κατοχυρώνει ή ανέχεται εν τέλει την παθητική ευθανασία, η οποία προϋποθέτει, αφενός τη συναίνεση του ασθενούς, αφετέρου τη φυσική επέλευση του θανάτου ως βεβαιότητα.
Ωστόσο, τα πιο δύσκολα ερωτήματα προκύπτουν στις λεγόμενες ακραίες περιπτώσεις, όταν δηλαδή δεν υπάρχει σαφής ή έστω τεκμαιρόμενη επιθυμία του ασθενούς και εκείνος δεν είναι πλέον σε θέση να την εκφράσει. Το ίδιο ισχύει και όταν η διατήρησή του στη ζωή, σε μια κατάσταση χωρίς ελπίδα και χωρίς ουσιαστική προοπτική βελτίωσης, όπως στην πρόσφατη περίπτωση του Vincent Lambert στη Γαλλία, φαίνεται να κυμαίνεται από μάταιη έως και υπερβολικά επίμονη.
Τι ορίζει η Ιατρική Δεοντολογία
Από ιατρικής σκοπιάς, ο Κώδικας Ιατρικής Δεοντολογίας (ν. 3418/2005) δίνει ιδιαίτερη έμφαση στη φροντίδα ανακούφισης, δηλαδή στην παρηγορητική ιατρική, η οποία στοχεύει στη μείωση του πόνου και στη βελτίωση της ποιότητας ζωής του ασθενούς, ακόμη και στα τελευταία στάδια μιας ασθένειας. Στο πλαίσιο αυτό, καθίσταται σαφές ότι πρωταρχικό μέλημα των γιατρών είναι η ανακούφιση και η υποστήριξη, όχι η επιτάχυνση του τέλους.
Παράλληλα, ο ίδιος νόμος ορίζει ρητά ότι ακόμη και αν ένας ασθενής εκφράσει την επιθυμία να πεθάνει, το αίτημα αυτό δεν αποτελεί νομική δικαιολογία ή άδεια για την πρόκληση ή επίσπευση του θανάτου του. Με άλλα λόγια, η ιατρική πράξη παραμένει δεσμευμένη από την αρχή της προστασίας της ζωής, ενώ η αντιμετώπιση του πόνου και της αξιοπρέπειας του ασθενούς επιδιώκεται μέσα από θεραπευτικές και υποστηρικτικές παρεμβάσεις, και όχι μέσω ενεργειών που οδηγούν άμεσα στον θάνατο
«Ναι» λένε οι 6 στους 10 για το δικαίωμα στην «τελική έξοδο»
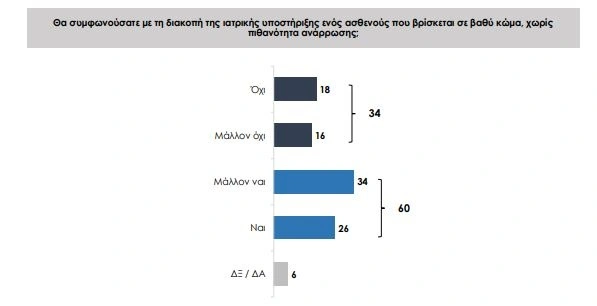
Πρόσφατη έρευνα της Εθνικής Επιτροπής Βιοηθικής (Ιούνιος 2025) δείχνει πως η ελληνική κοινωνία τάσσεται μαζικά υπέρ της παθητικής ευθανασίας: Οι 6 στους 10 ερωτηθέντες υποστηρίζουν τη διακοπή ιατρικής υποστήριξης σε κατάκοιτο ανίατο ασθενή, ενώ λιγότεροι από 4 στους 10 διαφωνούν.
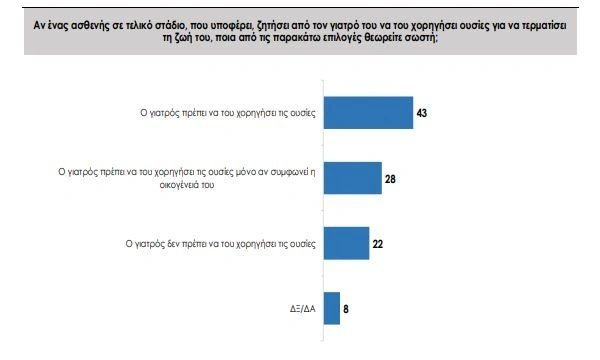
Ακόμη πιο εντυπωσιακό είναι το γεγονός στο κρίσιμο ερώτημα ενεργητικής ευθανασίας (ενέσεις ή ουσίες με αίτημα του ασθενούς), καθώς πάνω από 7 στους 10 απαντούν θετικά – δηλαδή συμφωνούν με τέτοια πράξη, συχνά αναγνωρίζοντας ως αρκετό το αίτημα του ίδιου του ασθενούς.
Η έρευνα έδειξε ότι το 43% τάσσεται υπέρ, ενώ ένα επιπλέον 28% συμφωνεί εάν υπάρχει η συναίνεση της οικογένειας, δημιουργώντας μια σωρευτική θετική στάση που υπερβαίνει το 70%.
Συνολικά, οι δημόσιες έρευνες δείχνουν ισχυρή ανοχή στα τελευταία στάδια της ζωής, παρότι η νομοθεσία παραμένει αυστηρά απαγορευτική.
Επιστημονικές και ιατρικές απόψεις
Στον ιατρικό και ακαδημαϊκό χώρο, η σύγχυση και τα διλήμματα είναι επίσης εμφανή. Σε ελληνικές έρευνες νοσηλευτών και ιατρών βρέθηκε ότι η πλειονότητα των επαγγελματιών απορρίπτει την ενεργητική ευθανασία.
Σε πανελλαδική μελέτη (2010) νοσηλευτών, το 65,1% τάχθηκε κατά της ευθανασίας ως γενική αρχή. Μια άλλη μελέτη (2006) σε νοσηλευτές ΜΕΘ κατέγραψε ότι μόνο ~28% των ιατρών και 26% των νοσηλευτών υποστήριζαν (ηθικά) την ενεργητική ευθανασία, ενώ το 38% των ιατρών είχε λάβει σχετικό αίτημα από ασθενή.
Αντίθετα, άλλες έρευνες δείχνουν ότι πολλές υγειονομικές ομάδες σέβονται το δικαίωμα του ασθενούς να αποφασίζει ο ίδιος πότε θα πεθάνει, ειδικά στα τελικά στάδια.
Σε διεθνές επίπεδο, η Ευρωπαϊκή Εταιρεία Παρηγορικής Φροντίδας (EAPC) υπενθυμίζει ότι ο γιατρός δεν επιτρέπεται να χορηγεί ευθανασία ή να υποβοηθά αυτοκτονία, καθώς κάτι τέτοιο έρχεται σε αντίθεση με το πνεύμα της παρηγορητικής φροντίδας.
Συνολικά, οι επιστημονικές δημοσιεύσεις καταδεικνύουν ένα σύνθετο ηθικό πλαίσιο, όπου η κοινωνία ζητά συχνά «αξιοπρεπή θάνατο», αλλά το σύστημα υγείας και η ιατρική κοινότητα παραμένουν διστακτικά, τονίζοντας την ανάγκη σαφούς νομικού πλαισίου και εντατικών εναλλακτικών (ανακουφιστική φροντίδα).
Από το makeleio

Δεν υπάρχουν σχόλια:
Δημοσίευση σχολίου